Medicii o numesc „epidemia silențioasă” nu dintr-o exagerare retorică, ci pentru că este exact ce descrie: o afecțiune care evoluează fără simptome, afectează milioane de femei și bărbați și devine vizibilă abia atunci când paguba este deja făcută. Osteoporoza nu doare. Nu inflamează, nu restricționează mișcarea, nu apare la analize de rutină dacă nu știi să o cauți. Dar statisticile sunt clare: după 50 de ani, una din trei femei va suferi o fractură de fragilitate din cauza ei. Vestea bună este că informarea și intervenția timpurie pot face o diferență reală. Iar medicina modernă pune astăzi la dispoziție soluții pe care acum 20 de ani nu le-am fi imaginat.
Ce se întâmplă cu oasele tale după 40 de ani
Oasele nu sunt structuri statice. Ele se reînnoiesc permanent printr-un proces numit remodelare osoasă, în care celulele osteoclaste distrug țesutul osos vechi, iar osteoblastele construiesc țesut nou. Până în jurul vârstei de 30 de ani, producția depășește degradarea, iar densitatea osoasă atinge valoarea maximă. După aceea, balanța începe să se încline treptat în defavoarea construcției. Această schimbare este naturală, dar ritmul în care se produce contează enorm pentru sănătatea pe termen lung. Printre metodele studiate în medicina regenerativă, oxigenul hiperbaric arată beneficii documentate clinic care includ creșterea activității osteoblastelor, îmbunătățirea oxigenării tisulare și stimularea angiogenezei, procese care joacă un rol direct în menținerea sănătății osoase, mai ales după 40 de ani.
De ce menopauza accelerează pierderea osoasă
Dacă la bărbați scăderea densității osoase are loc lent, pe parcursul câtorva decenii, la femei lucrurile se complică semnificativ odată cu menopauza. Estrogenul, principalul hormon sexual feminin, are un rol esențial în metabolismul osos: inhibă activitatea osteoclastelor, adică a celulelor care degradează osul, și stimulează absorbția calciului la nivel intestinal. Odată cu instalarea menopauzei, nivelul de estrogen scade brusc, iar această protecție naturală dispare aproape complet. În primii 5–10 ani după menopauză, o femeie poate pierde între 20 și 30% din densitatea sa osoasă, o cifră care explică de ce osteoporoza afectează de 3 până la 4 ori mai multe femei decât bărbați.
Există și alți factori care accelerează procesul. Deficitul de vitamina D și calciu, sedentarismul, fumatul, consumul excesiv de alcool și anumite medicamente, spre exemplu corticosteroizii sunt cunoscuți pentru efectul lor de demineralizare osoasă, contribuie fiecare în parte la fragilizarea structurii osoase. Istoricul familial joacă și el un rol: oasele subțiri sau o fractură la o rudă de gradul I cresc semnificativ riscul personal.
Fracturile de fragilitate și complicațiile ortopedice
Principala consecință a osteoporozei avansate este fractura de fragilitate, adică o fractură care apare în urma unui traumatism minim, uneori chiar fără traumatism vizibil, cum ar fi o simplă tuse puternică sau o mișcare bruscă. Localizările cele mai frecvente sunt vertebrele, șoldul și încheietura mâinii. Fractura de șold, în special, este considerată o urgență ortopedică majoră: la vârstnici, ea este asociată cu o mortalitate de 20–30% în primul an și cu pierderea autonomiei funcționale la o proporție semnificativă dintre supraviețuitori.
Problema nu se oprește însă la fractură în sine. La persoanele cu osteoporoză, vindecarea osoasă este considerabil mai lentă și mai imprevizibilă. Rețeaua vasculară locală este adesea compromisă, oxigenarea țesutului osos este deficitară, iar activitatea celulelor responsabile de regenerare este redusă. Asta înseamnă că recuperarea după o fractură la un pacient cu osteoporoză poate dura de două-trei ori mai mult decât la o persoană cu densitate osoasă normală, cu riscuri crescute de consolidare vicioasă sau pseudartroză, în cazul în care osul fracturat nu mai reușește să se sudeze. La acestea se adaugă riscul de osteomielită, adică infecție osoasă, mai ales după intervențiile chirurgicale ortopedice.
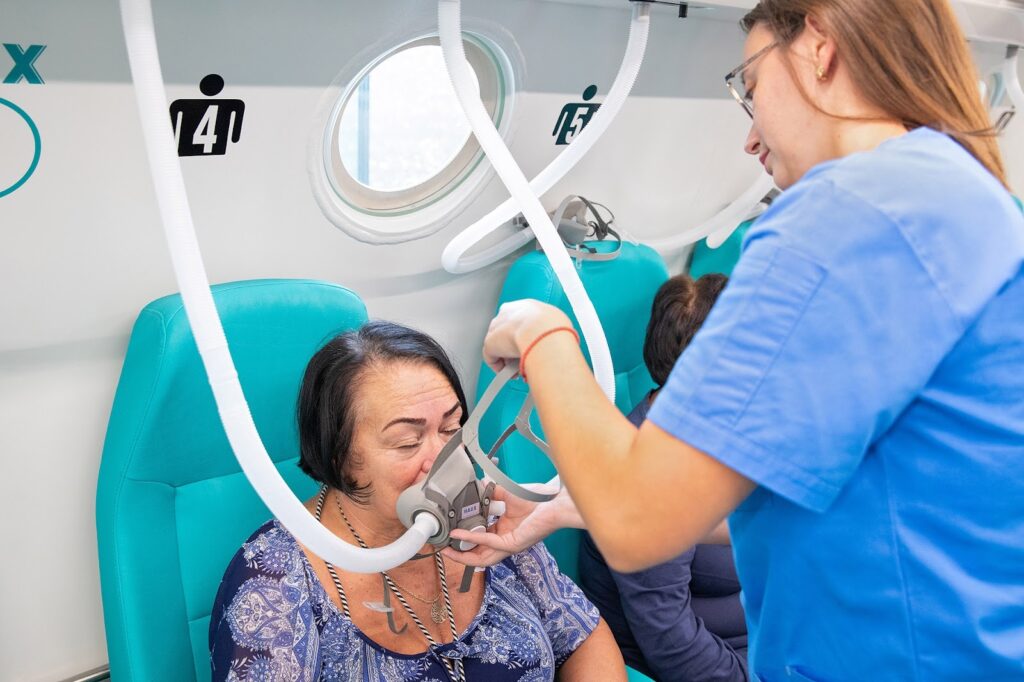
Terapii moderne care susțin regenerarea osoasă
Tratamentul osteoporozei nu mai înseamnă astăzi doar suplimente de calciu și vitamina D, deși acestea rămân esențiale. Medicamentele din clasa bifosfonaților, alendronat, risedronat, și terapiile biologice mai noi, cum ar fi denosumab sau romosozumab, acționează direct pe mecanismele moleculare ale remodelării osoase și pot reduce semnificativ riscul de fracturi. Terapia hormonală de substituție (THS), recomandată în anumite cazuri la femeile aflate la menopauză, contribuie și ea la frânarea pierderii de masă osoasă.
Paralel cu acestea, medicina regenerativă aduce în discuție terapii complementare cu dovezi clinice tot mai solide. Recuperarea cu terapie hiperbară reprezintă una dintre direcțiile cele mai promițătoare în sprijinul vindecării osoase: oxigenul pur administrat la presiune ridicată penetrează mai eficient țesuturile hipoxice, stimulează proliferarea fibroblastelor și a celulelor osteogene și accelerează formarea de noi vase de sânge prin angiogeneză. Aceste efecte sunt deosebit de valoroase în contextul vindecării osoase dificile, al recuperării post-fractură sau al tratamentului complicațiilor infecțioase osoase. Studiile clinice arată că terapia hiperbară poate reduce semnificativ timpul de recuperare și poate îmbunătăți rezultatele la pacienții cu fracturi care nu evoluează favorabil prin tratament convențional.
Exercițiul fizic de susținere a greutății, precum mersul pe jos, urcatul scărilor, antrenamentele cu greutăți ușoare, rămâne o componentă de neînlocuit, deoarece stimulează mecanic formarea de os nou. Suplimentat cu kinetoterapie personalizată, terapie prin unde de șoc extracorporal și stimulare magnetică pulsatorie, tabloul terapeutic devine cu adevărat complet.
Optează pentru un protocol integrat, adaptat fiecărui pacient
Osteoporoza și complicațiile ei ortopedice nu răspund bine la soluții generice. Fiecare pacient vine cu un profil diferit: vârstă, stil de viață, medicație asociată, grad de demineralizare osoasă, antecedente de fracturi, și tocmai de aceea alegerea unui centru medical care lucrează cu protocoale individualizate poate face diferența dintre o recuperare lentă și una cu rezultate reale.
Clinicile moderne de medicină regenerativă și recuperare ortopedică au depășit de mult modelul unui singur tratament aplicat tuturor. Abordarea corectă presupune o evaluare inițială completă, urmată de un plan terapeutic care poate combina mai multe intervenții complementare: terapia hiperbară, stimularea magnetică pulsatorie, terapia prin unde de șoc, electroterapia sau vitamino-terapia intravenoasă, în funcție de nevoile specifice ale pacientului. Aceste terapii nu se exclud reciproc, ci se potențează, acționând simultan asupra mai multor mecanisme implicate în vindecarea și regenerarea osoasă.
Cel mai important lucru pe care îl poți face după 40 de ani nu este să aștepți un diagnostic, ci să cauți activ un medic sau un centru specializat care să evalueze sănătatea oaselor tale înainte ca problemele să devină vizibile. Prevenția și intervenția timpurie, susținute de terapii moderne bine integrate, rămân cele mai eficiente instrumente pe care medicina le are astăzi împotriva osteoporozei.
Ce poți face chiar de astăzi
Sănătatea oaselor nu este un subiect pentru „mai târziu". Este unul dintre puținele domenii în care fiecare an în care acționezi devreme contează concret, măsurabil, în densitate osoasă păstrată și fracturi evitate. Un osteodensitometru, investigația standard pentru evaluarea masei osoase, poate oferi o imagine clară a situației tale actuale în mai puțin de 30 de minute. De acolo, împreună cu un medic specialist, poți construi un plan adaptat: ajustări nutriționale, exercițiu fizic corespunzător, eventual medicație sau terapii complementare, în funcție de ce arată evaluarea.
Osteoporoza nu este o condamnare și nu este o consecință inevitabilă a înaintării în vârstă. Este o afecțiune care răspunde la intervenție, cu condiția ca aceasta să vină la momentul potrivit. Iar momentul potrivit, în cele mai multe cazuri, este acum.
 Instanța oprește temporar reorganizarea lui Ciucu la Primăria Capitalei. Prima victorie a sindicaliștilor
Instanța oprește temporar reorganizarea lui Ciucu la Primăria Capitalei. Prima victorie a sindicaliștilor România învinge Țara Galilor. Prima victorie pentru Gică Hagi de la revenirea la națională
România învinge Țara Galilor. Prima victorie pentru Gică Hagi de la revenirea la națională Ploile au făcut prăpăd în țară: sate izolate, drumuri rupte și risc de inundații. Autoritățile deversează controlat două baraje (Foto&Video)
Ploile au făcut prăpăd în țară: sate izolate, drumuri rupte și risc de inundații. Autoritățile deversează controlat două baraje (Foto&Video) Cod galben de furtuni în jumătate de țară. Cum va fi vremea în București
Cod galben de furtuni în jumătate de țară. Cum va fi vremea în București








