Aproximativ 1.000 de copii români sub un an își pierd viața în fiecare an, cele mai multe decese fiind cauzate de complicații apărute înainte, în timpul sau imediat după naștere.
Deși România a înregistrat progrese semnificative în ultimele două decenii, ritmul acestora s-a redus considerabil, iar în ultimii ani se observă chiar o ușoară creștere a mortalității neonatale și postneonatale, pe fondul prematurității, al inegalităților de acces la servicii medicale și al infrastructurii sanitare învechite, mai ales în afara marilor orașe.
Într-un interviu pentru spotmedia.ro, Ștefania Mircea, coordonator programe de mortalitate infantilă în cadrul Salvați Copiii România, explică principalele cauze ale deceselor în primul an de viață, ce ar trebui să ofere o maternitate pregătită pentru prematuri, de ce îngrijirea nu se poate opri la externare și ce modele europene arată că reducerea mortalității infantile este posibilă prin investiții susținute, prevenție și politici publice coerente.
De peste 15 ani, Salvați Copiii România intervine direct în acest domeniu prin programul Fiecare Copil Contează, susținând maternități din întreaga țară cu aparatură medicală de ultimă generație, renovarea secțiilor critice, monitorizarea post-externare a nou-născuților cu risc și formarea continuă a personalului medical.
Investițiile organizației au depășit 17 milioane de euro, cu un impact direct asupra șanselor la viață ale celor mai vulnerabili copii.
Statisticile ne arată că aproximativ 1.000 de copii români cu vârsta sub un an pierd anual lupta pentru viață. Care este principala cauză a mortalității?
Mortalitatea infantilă reprezintă una dintre cele mai sensibile probleme de sănătate publică din România. Principala cauză a deceselor la copiii cu vârsta sub un an este reprezentată de afecțiunile a căror origine se situează în perioada perinatală - probleme apărute înainte, în timpul sau imediat după naștere. Acestea sunt urmate de malformațiile congenitale, deformațiile și anomaliile cromozomiale, precum și de bolile aparatului respirator.
Datele statistice arată că, în 2023, în România, dintre cei 160.078 de nou-născuți, 9,35% au venit pe lume prematur, iar 901 copii nu au reușit să împlinească vârsta de un an. Practic, la fiecare aproximativ 10 ore, un copil sub un an își pierde viața. Aceste cifre conturează realitatea și subliniază nevoia de a întări strategiile naționale de prevenție și intervenție timpurie, cu accent pe accesul egal la servicii medicale de calitate - prenatale, neonatale și postnatale - precum și pe reducerea inegalităților dintre mediul urban și rural.
Evoluția mortalității infantile în România între 2000 și 2024 arată progrese clare, însă ritmul acestora s-a diminuat în ultimul deceniu, iar în ultimi ani se vede chiar o ușoară creștere a mortalității neonatale și postneonatale, posibil influențată de efectele indirecte ale pandemiei, de presiuni socio-economice și de accesul inegal la servicii medicale.
Deși diferențele dintre urban și rural s-au redus și ele, copiii din mediul rural continuă să fie mai expuși riscului. Acest lucru subliniază necesitatea unor politici publice orientate spre reducerea inegalităților, prin investiții în infrastructura medicală, consolidarea rețelelor de îngrijire în zonele rurale, îngrijire prenatală și postnatală de calitate și sprijin direcționat către zonele și grupurile vulnerabile.
Pentru mulți, riscurile nu scad după externare. Aș vrea să vorbim despre prematuri și ce ar trebui să aibă o maternitate pentru a fi pregătită pentru venirea lor pe lume și monitorizarea lor în primele luni de viață?
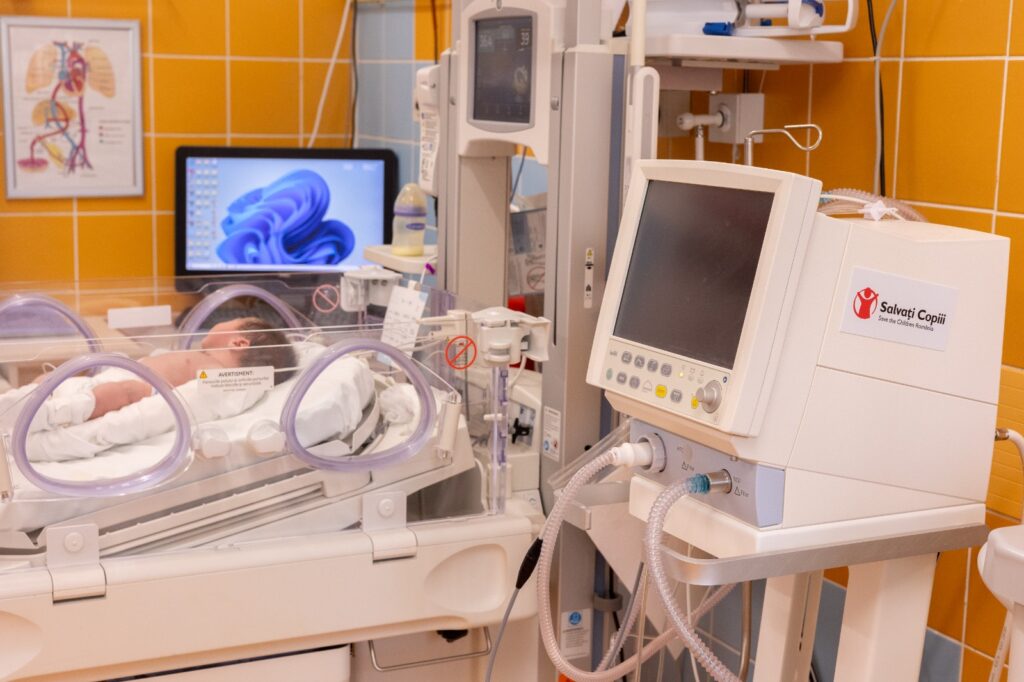
Prematuritatea rămâne una dintre principalele provocări ale sistemului medical, deoarece un copil născut înainte de termen are organe imature și o capacitate redusă de adaptare la viața extrauterină. Unii prematuri cântăresc abia 500 de grame, uneori chiar mai puțin, iar fragilitatea lor extremă îi face complet dependenți de îngrijiri specializate și continue.
Pentru ca o maternitate să fie cu adevărat pregătită pentru venirea pe lume a unui prematur sau nou-născut cu risc trebuie să dispună de echipamente specializate și de personal instruit în îngrijirea intensivă neonatală.
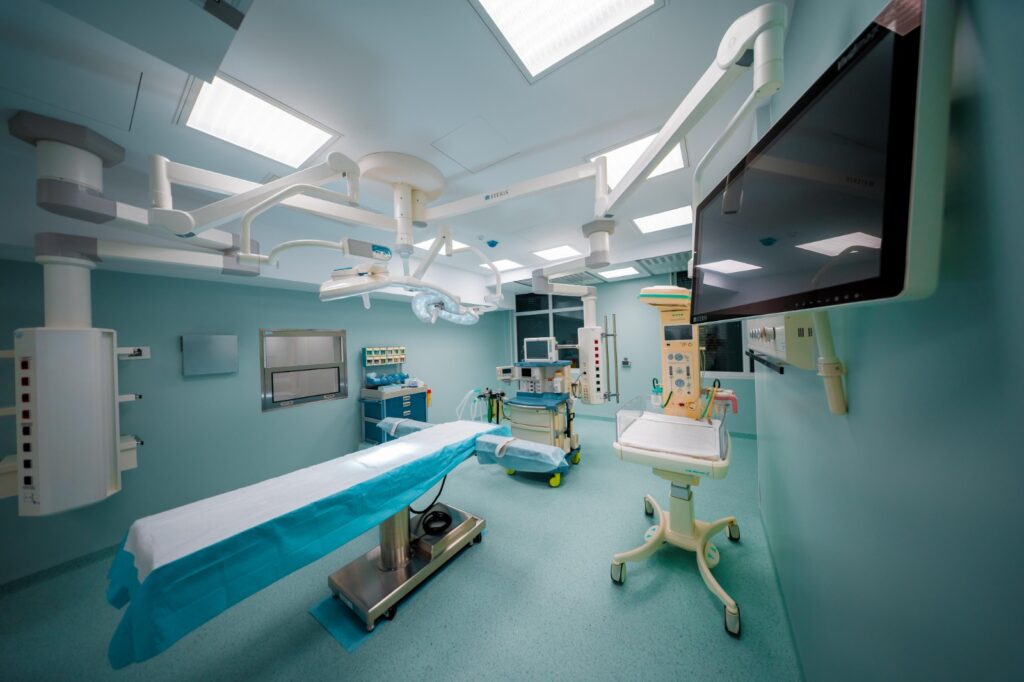
Este esențială existența unei secții de terapie intensivă neonatală (TINN) complet echipată - cu incubatoare performante, ventilatoare neonatale, pulsoximetre, monitoare, pompe de perfuzie, echipamente pentru suport respirator non-invaziv etc.- precum și acces la aparatură pentru diagnostic precoce, precum ecografe sau sisteme de screening auditiv.
La fel de importantă este existența unei echipe interdisciplinară formată din neonatologi, asistente specializate, asistenți sociali și psihologi care pot oferi sprijin părinților.
O maternitate pregătită pentru prematuri este o maternitate care combină tehnologia de ultimă generație cu expertiza medicală și cu o abordare centrată pe familie, oferind copilului cele mai bune șanse la o evoluție sănătoasă.
Îngrijirea unui nou-nascut prematur nu se încheie la externare: monitorizarea evoluției în primii doi ani de viață este esențială pentru identificarea timpurie a eventualelor complicații și pentru intervenția adecvată. Un program de urmărire - cu evaluări periodice (motorii, neurologice, vizuale și auditive) trebuie să fie parte integrantă a sistemului de îngrijire neonatală.
Acest program este foarte important, deoarece mulți copii născuți prematur sau cu afecțiuni neurologice pot dezvolta ulterior dificultăți de dezvoltare, cu impact asupra educației și integrării sociale. Familia are, la rândul ei, nevoie de suport și educație pentru a înțelege particularitățile copilului și importanța monitorizării pe termen lung.
Deși ghidurile naționale prevăd implementarea acestor programe în toate centrele de nivel III, în realitate este nevoie ca această componentă să fie mult mai bine dezvoltată și consolidată, astfel încât să asigure o monitorizare completă a prematurilor și a nou-născuților cu risc.
Uneori, după externare, un prematur are nevoie de monitorizare atentă și de intervenții suplimentare, însă accesul la terapiile de recuperare rămâne adesea limitat.
Pentru mulți părinți, costurile ședințelor de kinetoterapie sau ale altor terapii necesare pe termen lung sunt greu de acoperit, ceea ce poate întârzia sau chiar împiedica evoluția copilului.
În acest context, este esențial ca familiile să fie susținute prin programe gratuite sau subvenționate, astfel încât fiecare copil cu risc să beneficieze la timp de îngrijirile care îi pot schimba fundamental parcursul de dezvoltare.
Către ce state ar trebui să privim ca model și ce au făcut ele pentru a combate acest fenomen al mortalității infantile?
Estonia (1,7‰), Finlanda (1,8‰), Slovenia (1,8‰) și Suedia (2,1‰) sunt adesea citate drept țările cu cele mai scăzute rate ale mortalității infantile din lume. Succesul lor se datorează unei abordări integrate și continue, bazate pe prevenție, infrastructură performantă și sprijin social.
Acestea au tratat reducerea mortalității infantile ca pe o prioritate națională, care necesită investiții consistente și pe termen lung. Au pus accent pe standardizarea și regionalizarea îngrijirii mamei și nou-născutului, dezvoltând centre de excelență unde sunt concentrate resursele, echipamentele și specialiștii pentru gestionarea cazurilor complexe și a prematurității extreme.
În plus, este promovat transferul in utero - transportul mamei cu risc înainte de naștere - în locul transportului nou-născutului, pentru a preveni întârzierile critice în acordarea îngrijirii acestuia. Nou-născuții la limita viabilității au nevoie de intervenții medicale imediate și extrem de specializate, iar orice întârziere, inclusiv cea generată de transportul după naștere, le poate pune viața în pericol.
Nașterea prematură crește semnificativ riscul de deces, iar accesul la controale regulate și la unități de terapie intensivă neonatală de calitate este esențial. De asemenea, mortalitatea post-neonatală este influențată în special de factori sociali și de mediu, precum infecțiile, accidentele, complicațiile cauzate de prematuritate și accesul limitat la servicii medicale iar sprijinul acordat părinților în îngrijirea copiilor contribuie semnificativ la reducerea acestor decese.
O abordare integrată: educație, prevenție în sarcină, îngrijire intensivă neonatală, suport postnatal și acces egal la servicii de sănătate poate duce la reducerea mortalității infantile.
În 2025 ați reabilitat trei secții vitale ale Maternității Polizu, zone care nu mai fuseseră renovate complet de peste 40 de ani. Investiția s-a ridicat la 3.600.000 de euro. Cum arata înainte și cum arata acum maternitatea?
Proiectul de modernizare a Maternității Polizu fost unul complex. Pe măsură ce lucrările avansau, descopeream că nevoile erau mult mai mari decât se estimase inițial. Au fost necesare lucrări care au inclus înlocuirea instalațiilor electrice, termice și sanitare, a celor de gaze medicale, precum și a sistemelor de ventilație și climatizare, pentru a asigura un mediu steril adecvat intervențiilor chirurgicale de înaltă complexitate.
Prima etapă a vizat siguranța pacientelor pe durata lucrărilor. Astfel, înainte de relocarea activității, au fost efectuate lucrări de revizie în sala de operații din cadrul Centrului de Excelență al Maternității și a fost relocată Unitatea de Transfuzii Sanguine, pentru ca intervențiile chirurgicale să se poată desfășura în condiții optime pe întreaga perioadă a renovării și modernizării.
La finalul a 9 luni, cu sprijin din partea numeroșilor susținători, Organizația Salvați Copiii România a reușit să finalizeze lucrările ample de reabilitare a secțiilor vitale din cadrul Maternității Polizu: Secția de Terapie Intensivă, Blocul Operator și Secția Obstetrică-Ginecologie 4. Cele mai complexe intervenții au avut loc în Blocul Operator, Secția ATI și spațiile adiacente, zone care nu au mai fost renovate complet de mai bine de 40 de ani.
În cadrul investiției totale de peste 3.600.000 de euro, au fost achiziționate echipamente medicale de ultimă generație, precum și un generator electric capabil să asigure funcționarea integrală a spitalului în caz de avarie.
Gândurile și recunoștința pacientelor, împreună cu aprecierea personalului medical, ne-au oferit cea mai frumoasă răsplată, confirmând că fiecare investiție în siguranța și confortul lor contează cu adevărat și că munca noastră are un impact direct asupra vieților celor mai vulnerabili.
Dacă în București găsim maternități în această situație, care e situația în țară?
Incidentele din maternitățile din România, cauzate de incendii sau defecțiuni tehnice, scot în evidență vulnerabilitățile din sistemul medical. Multe maternități funcționează în clădiri vechi, care nu au beneficiat de modernizări semnificative de zeci de ani. Aceste spații învechite sunt adesea inadecvate pentru furnizarea unor servicii medicale sigure și eficiente și pot pune în pericol sănătatea mamei și a nou-născutului.
Situația este agravată de factori precum accesul limitat la servicii medicale pentru mame și nou-născut, deficitul cronic de personal specializat și dotarea insuficientă a infrastructurii medicale. România înregistrează un deficit de aproximativ 40% de medici neonatologi.
În mediul rural, există de peste 17 ori mai puține cabinete medicale de specialitate decât în urban (793 vs. 13.700 în 2023), ceea ce limitează cu mult accesul gravidelor și al copiilor mici la îngrijiri de calitate.
Care sunt următoarele proiecte pe care le aveți în plan?
De-a lungul anilor, prin dialogul constant cu medicii din teren și prin contactul direct cu realitățile din maternități, programul Fiecare Copil Contează s-a transformat într-o intervenție din ce în ce mai complexă.
Nevoile reale ale nou-născuților, ale mamelor și ale personalului medical au modelat programul, care astăzi nu mai înseamnă doar echipamente sau renovări. Acesta integrează componente de monitorizare post-externare, sprijin pentru familie și susținerea formării continue a cadrelor medicale, oferind un traseu complet de îngrijire - de la prima respirație până în primii ani de dezvoltare ai copilului.
Pentru următoarea perioadă programul va urmări:
Dotarea maternităților de nivel III din centrele universitare (Cluj-Napoca, Iași, Timișoara, București, Târgu Mureș). Aceste unități medicale au un rol principal în salvarea celor mai vulnerabili nou-născuți: prematuri, copii cu malformații și cu complicații severe.
Susținerea maternităților de grad inferior prin dotarea cu echipamente adaptate competențelor acestora este esențială. Deși, în ultimii ani, au fost implementate programe de sprijin pentru dotarea maternităților, nevoile rămân constante și semnificative. Având în vedere faptul că echipamentele medicale au o durată limitată de viață și tehnologia evoluează rapid, acestea trebuie înlocuite periodic pentru a asigura tratamente cât mai puțin invazive și cât mai eficiente pentru nou-născuți.
Renovarea și modernizarea unităților medicale. Multe maternități își desfășoară activitatea în spații care trebuie adaptate și modernizate pentru a corespunde standardelor actuale de siguranță, igienă și funcționalitate, astfel încât îngrijirea oferită mamelor și nou-născuților să fie eficientă și adecvată nevoilor medicale actuale. Urmărirea medicală a nou-născuților după externare. Urmărirea medicală, în special în cazul prematurilor sau al copiilor cu patologii, este esențială pentru identificarea timpurie a eventualelor întârzieri în dezvoltare, afecțiuni neurologice, respiratorii sau tulburări de alimentație.
Susținerea pregătirii cadrelor medicale. Îngrijirea nou-născutului în stare critică impune o pregătire practică riguroasă și actualizată permanent, deoarece tehnicile și protocoalele de tratament evoluează continuu. În contextul unei crize de personal calificat, cu fluctuații frecvente și un număr tot mai mare de cazuri complexe, formarea continuă a cadrelor medicale este esențială.
Începând din 2010, Salvați Copiii a inițiat programul Fiecare Copil Contează, prin care susține maternitățile și comunitățile vulnerabile cu aparatură de ultimă generație și programe socio-medicale pentru mame și copii. Din 2010 până în prezent, organizația a susținut 135 de unități medicale din toate județele țării cu peste 2.000 de echipamente vitale, investiția depășind 17 milioane de euro.

Ce așteptări aveți de la 2026 și ce vă face să priviți totuși cu optimism pe mai departe?
Anul 2026 înseamnă speranță - speranța că împreună vom putea oferi sprijin acolo unde este cea mai mare nevoie, speranța că fiecare copil va avea șansa la viață.
Într-o secție de neonatologie vezi cât de fragili sunt acești copii, cât de mici, dar și câtă forță și dorință de viață poartă în ei. Nu ai cum să nu îți dorești mai mult pentru ei.
Iar atunci când medicii te sună și îți spun că au rămas fără un echipament esențial - un aparat de care depinde siguranța unui nou-născut - simți o responsabilitate uriașă.
Atât timp cât cei mai mici pacienți luptă pentru viață în fiecare clipă, nici noi nu ne putem opri din a lupta pentru ei. Sprijinul pentru acest program este esențial: fiecare contribuție se transformă în echipamente vitale, în secții modernizate și în suport real pentru echipele medicale care luptă zilnic pentru cei mai vulnerabili copii.
Împreună, putem schimba destine și putem construi un sistem care protejează fiecare copil încă din prima clipă de viață.
Companiile pot direcționa 20% din impozitul pe profit către program, iar persoanele fizice pot dona 2 euro lunar printr-un simplu SMS la 8844 cu textul SALVEZ.

